LEVEMIR®
insuline détémir
FORMES et PRÉSENTATIONS |
Cartouches (Penfill) de 3 ml, boîte de 5.Cartouches de 3 ml en stylo prérempli multidose jetable (FlexPen ou InnoLet), boîte de 5.
COMPOSITION |
| p cartouche ou p stylo | |
| Insuline détémir* (DCI) | 300 U** |
** 1 ml de solution contient 100 unités d'insuline détémir, soit 14,2 mg.
INDICATIONS |
POSOLOGIE ET MODE D'ADMINISTRATION |
La teneur en insuline des analogues de l'insuline, y compris l'insuline détémir, est exprimée en unités (U), alors que la teneur en insuline de l'insuline humaine est exprimée en unités internationales (UI). 1 unité (U) d'insuline détémir correspond à 1 unité internationale (UI) d'insuline humaine.
En association avec les antidiabétiques oraux, il est recommandé d'utiliser Levemir une fois par jour, initialement à la dose de 10 U ou 0,1-0,2 U/kg. La dose de Levemir doit être ajustée en fonction des besoins individuels du patient.
D'après les résultats des études, les recommandations pour l'ajustement des doses sont :
| Moyenne des autocontrôles glycémiques avant le petit déjeuner | Adaptation de la dose de Levemir |
| > 10,0 mmol/l (180 mg/dl) | + 8 U |
| 9,1-10,0 mmol/l (163-180 mg/dl) | + 6 U |
| 8,1-9,0 mmol/l (145-162 mg/dl) | + 4 U |
| 7,1-8,0 mmol/l (127-144 mg/dl) | + 2 U |
| 6,1-7,0 mmol/l (109-126 mg/dl) | + 2 U |
| Si un seul résultat de l'autocontrôle glycémique est : | |
| 3,1-4,0 mmol/l (56-72 mg/dl) | - 2 U |
| < 3,1 mmol/l (< 56 mg/dl) | - 4 U |
Lorsque Levemir est utilisé dans le cadre d'un schéma de type basal/bolus, Levemir doit être administré une ou deux fois par jour en fonction des besoins du patient. La dose de Levemir doit être ajustée de façon individuelle.
Un ajustement de la dose peut être nécessaire si le patient augmente son activité physique, modifie son régime alimentaire ou en cas de maladie concomitante.
- Populations particulières :
-
- Sujets âgés (>= 65 ans) :
- Levemir peut être utilisé chez les sujets âgés. Comme pour toutes les insulines, il est nécessaire d'intensifier le contrôle glycémique et d'ajuster la dose de l'insuline détémir de façon individuelle chez les patients âgés.
-
- Sujets atteints de troubles rénaux ou hépatiques :
- Les troubles rénaux ou hépatiques peuvent réduire les besoins du patient en insuline.
- Comme pour toutes les insulines, il est nécessaire d'intensifier le contrôle glycémique et d'ajuster la dose de l'insuline détémir de façon individuelle chez les patients atteints de troubles rénaux ou hépatiques.
-
- Population pédiatrique :
- L'efficacité et la tolérance de Levemir ont été démontrées lors d'études d'une durée allant jusqu'à 6 mois chez les enfants et les adolescents de 6 à 17 ans (cf Pharmacodynamie).
- Comme pour toutes les insulines, il est nécessaire d'intensifier le contrôle glycémique et d'ajuster la dose de l'insuline détémir de façon individuelle chez les enfants et les adolescents.
- L'efficacité et la tolérance de Levemir n'ont pas été étudiées chez les enfants de moins de 6 ans.
- Levemir ne pourra être utilisé chez ces patients que sous contrôle médical attentif.
- En remplacement d'autres insulines :
- Lors du remplacement d'autres insulines d'action intermédiaire ou prolongée, un ajustement de la dose et des horaires d'administration pourront être nécessaires (cf Mises en garde et Précautions d'emploi).
- Comme pour toutes les insulines, il est recommandé de surveiller attentivement la glycémie lors du changement de traitement et durant les premières semaines (cf Mises en garde et Précautions d'emploi).
- Il pourra être nécessaire d'ajuster le traitement antidiabétique concomitant (posologie et/ou horaires d'administration des antidiabétiques oraux ou des insulines d'action courte/rapide).
Mode d'administration :
Levemir est un analogue de l'insuline d'action prolongée, utilisé comme une insuline basale. Levemir doit être administré par voie sous-cutanée uniquement. Levemir ne doit pas être administré par voie intraveineuse en raison du risque d'hypoglycémie sévère. L'administration intramusculaire doit être évitée. Levemir ne doit pas être utilisé dans les pompes à perfusion d'insuline.
Levemir doit être administré par voie sous-cutanée, par injection dans la paroi abdominale, la cuisse, le haut du bras, la région deltoïde ou la région fessière. Une rotation des sites d'injection au sein d'une même région anatomique devra toujours être effectuée de façon à éviter une lipodystrophie. Comme pour toutes les insulines, la durée d'action varie en fonction de la dose, du site d'injection, du débit sanguin, de la température et de l'intensité de l'activité physique.
L'injection peut être réalisée à n'importe quel moment de la journée mais au même moment chaque jour. Chez les patients nécessitant deux injections par jour pour optimiser le contrôle glycémique, la dose du soir peut être administrée dans la soirée ou au coucher.
Levemir FlexPen est un stylo prérempli conçu pour être utilisé avec les aiguilles NovoFine ou NovoTwist à usage unique d'une longueur maximale de 8 mm. FlexPen permet d'injecter 1 à 60 unités par palier de 1 unité. Levemir FlexPen a un code couleur.
Levemir InnoLet est un stylo prérempli conçu pour être utilisé avec les aiguilles NovoFine à usage unique d'une longueur maximale de 8 mm. InnoLet permet d'injecter 1 à 50 unités par palier de 1 unité.
Levemir Penfill est conçu pour être utilisé avec les systèmes d'administration d'insuline Novo Nordisk et les aiguilles NovoFine ou NovoTwist.
Il est nécessaire d'informer les patients qu'ils ne doivent pas utiliser d'aiguilles contrefaites.
Levemir (FlexPen, InnoLet, Penfill) est accompagné d'une notice dont les instructions doivent être respectées.
CONTRE-INDICATIONS |
MISES EN GARDE et PRÉCAUTIONS D'EMPLOI |
- Hyperglycémie :
- Une posologie inadaptée ou un arrêt du traitement, en particulier chez les diabétiques de type 1, peut entraîner une hyperglycémie et une acidocétose diabétique. En général, les premiers symptômes de l'hyperglycémie apparaissent progressivement, en quelques heures ou quelques jours. Il s'agit d'une sensation de soif, de mictions plus fréquentes, de nausées, de vomissements, de somnolence, de sécheresse et de rougeur cutanées, de sécheresse buccale, de perte d'appétit et d'odeur acétonique de l'haleine. Dans le diabète de type 1, les épisodes hyperglycémiques non traités peuvent conduire à une acidocétose diabétique, potentiellement létale.
- Hypoglycémie :
- L'omission d'un repas ou un exercice physique important non prévu peut entraîner une hypoglycémie.
- Une hypoglycémie peut survenir si la dose d'insuline est trop élevée pour les besoins du patient (cf Effets indésirables, Surdosage).
- Les patients dont le contrôle glycémique est nettement amélioré, par exemple dans le cadre d'une insulinothérapie intensifiée, peuvent constater un changement des signes précurseurs habituels d'hypoglycémie et doivent être avertis de cette éventualité. Les signes précurseurs habituels peuvent disparaître chez les patients présentant un diabète ancien.
- Les maladies concomitantes, en particulier les infections et états fébriles, augmentent généralement les besoins en insuline du patient. Les maladies concomitantes au niveau des reins, du foie ou des glandes surrénales, hypophysaire ou thyroïde peuvent nécessiter un ajustement de la dose d'insuline.
- Si le patient change de type d'insuline, les symptômes précurseurs d'hypoglycémie peuvent être modifiés ou devenir moins prononcés que ceux survenus avec sa précédente insuline.
- En remplacement d'autres insulines :
- En cas de changement de type ou de marque d'insuline, le patient devra faire l'objet d'un suivi médical attentif. Les changements de concentration, de marque (fabricant), de type, d'origine (animale, humaine, analogue de l'insuline humaine) et/ou de méthode de fabrication (ADN recombinant ou insuline d'origine animale) peuvent nécessiter un changement de dose. Les patients qui passent à Levemir en remplacement d'un autre type d'insuline pourront nécessiter une modification de dose par rapport à leurs insulines habituelles. Si un ajustement de la posologie s'avère nécessaire, il pourra être effectué dès la première injection ou pendant les premières semaines ou les premiers mois.
- Réactions au site d'injection :
- Comme avec toute insulinothérapie, des réactions au site d'injection peuvent survenir et se traduisent par l'un des signes suivants : douleur, rougeur, urticaire, inflammation, ecchymose, tuméfaction et prurit. Une rotation continue des sites d'injection dans une même région peut aider à diminuer ou à éviter ces réactions. Ces réactions disparaissent généralement en l'espace de quelques jours à quelques semaines. Dans de rares cas, les réactions au site d'injection peuvent nécessiter l'arrêt de Levemir.
- Hypoalbuminémie :
- Les données concernant les patients présentant une hypoalbuminémie sévère sont limitées. Il est recommandé de surveiller attentivement ces patients.
- Association de Levemir avec la pioglitazone :
- Des cas d'insuffisance cardiaque ont été rapportés lorsque la pioglitazone était utilisée en association avec de l'insuline, en particulier chez les patients présentant des facteurs de risque de survenue d'une insuffisance cardiaque. Ceci doit être pris en compte si un traitement associant la pioglitazone et Levemir est envisagé. Si une telle association est instaurée, il sera nécessaire de surveiller, chez ces patients, la survenue de signes et de symptômes d'insuffisance cardiaque, de prise de poids et d'oedème. La pioglitazone devra être arrêtée si une aggravation des symptômes d'insuffisance cardiaque survient.
INTERACTIONS |
- Les substances suivantes peuvent réduire les besoins en insuline du patient : antidiabétiques oraux, inhibiteurs de la monoamine-oxydase (IMAO), bêtabloquants, inhibiteurs de l'enzyme de conversion de l'angiotensine (IEC), salicylés, stéroïdes anabolisants et sulfamides.
- Les substances suivantes peuvent augmenter les besoins en insuline du patient : contraceptifs oraux, thiazidiques, glucocorticoïdes, hormones thyroïdiennes, sympathomimétiques, hormone de croissance, et danazol.
- Les bêtabloquants peuvent masquer les symptômes d'hypoglycémie.
- L'octréotide et le lanréotide peuvent accroître ou réduire les besoins en insuline.
- L'alcool peut intensifier ou réduire l'effet hypoglycémiant de l'insuline.
FERTILITÉ/GROSSESSE/ALLAITEMENT |
Il n'y a pas d'expérience clinique concernant l'utilisation de l'insuline détémir pendant la grossesse.
Les études sur la reproduction animale n'ont mis en évidence aucune différence entre l'insuline détémir et l'insuline humaine en termes d'embryotoxicité et d'effets tératogènes. Levemir ne sera prescrit qu'avec prudence chez la femme enceinte.
Chez la femme enceinte diabétique, il est généralement recommandé d'intensifier le contrôle glycémique et la surveillance tout au long de la grossesse ainsi qu'en cas de projet de grossesse.
Les besoins en insuline chutent habituellement au cours du premier trimestre puis augmentent au cours des deuxième et troisième trimestres. Après l'accouchement, les besoins en insuline reviennent généralement rapidement au niveau antérieur à la grossesse.
Allaitement :
Il n'y a pas d'expérience clinique concernant l'utilisation de l'insuline détémir pendant l'allaitement.
Levemir ne sera prescrit qu'avec prudence chez la femme qui allaite. Les femmes qui allaitent peuvent nécessiter des ajustements de leur dose d'insuline et de leur régime alimentaire.
Fécondité :Les études de reproduction animale avec l'insuline détémir n'ont pas révélé d'effets indésirables sur la fécondité.
CONDUITE et UTILISATION DE MACHINES |
Les patients doivent être informés des précautions à prendre afin d'éviter toute hypoglycémie pendant la conduite de véhicules. Ceci est particulièrement important chez les patients peu ou mal familiarisés avec les signes précurseurs d'hypoglycémie ou sujets à de fréquents épisodes hypoglycémiques. Dans de telles circonstances, l'aptitude à conduire des véhicules doit être réévaluée.
EFFETS INDÉSIRABLES |
- Résumé du profil de tolérance :
- Les effets indésirables observés chez les patients traités par Levemir sont principalement dus à l'action pharmacologique de l'insuline. Le pourcentage global de patients traités susceptibles de présenter des effets indésirables est estimé à 12 %.
- L'effet indésirable le plus fréquemment rapporté lors du traitement est l'hypoglycémie, cf ci-dessous Description de certains effets indésirables.
- Les études cliniques montrent que l'hypoglycémie majeure, définie comme nécessitant l'intervention d'un tiers, survient chez approximativement 6 % des patients traités par Levemir.
- Les réactions au niveau du site d'injection sont plus fréquemment observées pendant le traitement par Levemir comparativement à l'insuline humaine. Ces réactions se traduisent par une douleur, une rougeur, un urticaire, une inflammation, des ecchymoses, une tuméfaction et un prurit au site d'injection. La plupart des réactions au site d'injection sont mineures et transitoires, c'est-à-dire qu'elles disparaissent généralement lors de la poursuite du traitement en l'espace de quelques jours à quelques semaines.
- Au début du traitement par insuline, des anomalies de la réfraction et des oedèmes peuvent survenir ; ces réactions sont habituellement transitoires. Une amélioration rapide de l'équilibre glycémique peut être associée à une neuropathie douloureuse aiguë qui est habituellement réversible. Une intensification de l'insulinothérapie avec une amélioration soudaine de l'équilibre glycémique peut être associée à une aggravation transitoire de la rétinopathie diabétique, tandis que l'amélioration de l'équilibre glycémique à long terme diminue le risque de progression de la rétinopathie diabétique.
- Liste tabulée des effets indésirables :
- Les effets indésirables répertoriés ci-dessous sont issus des données des essais cliniques et classés par fréquence MedDRA et selon le système de classification par organe. Les catégories de fréquence sont définies selon les conventions suivantes : très fréquent (>= 1/10), fréquent (>= 1/100 et < 1/10), peu fréquent (>= 1/1000 et < 1/100), rare (>= 1/10 000 et < 1/1000), très rare (< 1/10 000), fréquence indéterminée (ne peut être estimée à partir des données disponibles).
-
Affections du système immunitaire Peu fréquent : réactions allergiques, réactions potentiellement allergiques, urticaire, rash, éruptions* Très rare : réactions anaphylactiques* Troubles du métabolisme et de la nutrition Très fréquent : hypoglycémie* Affections du système nerveux Rare : neuropathie périphérique Affections oculaires Peu fréquent : anomalies de la réfraction, rétinopathie diabétique Affections de la peau et du tissu sous-cutané Peu fréquent : lipodystrophie* Troubles généraux et anomalies au site d'administration Fréquent : réactions au site d'injection Peu fréquent : oedème -
*
Cf ci-dessous Description de certains effets indésirables.
- Description de certains effets indésirables :
-
- Réactions allergiques, réactions potentiellement allergiques, urticaire, rash, éruptions :
Les réactions allergiques, les réactions potentiellement allergiques, l'urticaire, le rash et les éruptions sont peu fréquents lorsque Levemir est utilisé dans le cadre d'un schéma basal/bolus. Cependant, en association avec les antidiabétiques oraux, trois études cliniques ont mis en évidence une fréquence fréquente (les réactions allergiques et les réactions potentiellement allergiques ont été observées avec une fréquence de 2,2 %).
- Réactions anaphylactiques :
La survenue de réactions d'hypersensibilité généralisée (notamment des éruptions cutanées généralisées, démangeaisons, sueurs, troubles gastro-intestinaux, oedème angioneurotique, difficultés respiratoires, palpitations et baisse de la pression artérielle) est très rare mais ces réactions peuvent potentiellement menacer le pronostic vital.
- Hypoglycémie :
L'effet indésirable le plus fréquemment rapporté est l'hypoglycémie. Celle-ci survient lorsque la dose d'insuline est trop importante par rapport aux besoins insuliniques. L'hypoglycémie sévère peut entraîner une perte de connaissance et/ou des convulsions et peut causer une altération transitoire ou définitive des fonctions cérébrales, voire le décès. Les symptômes de l'hypoglycémie surviennent habituellement de manière soudaine. Ils peuvent inclure : sueurs froides, pâleur et froideur cutanée, fatigue, nervosité ou tremblement, anxiété, asthénie ou faiblesse inhabituelles, confusion, difficulté de concentration, somnolence, sensation de faim excessive, troubles visuels, maux de tête, nausées et palpitations.
- Lipodystrophie :
La lipodystrophie est peu fréquente. Elle peut survenir au niveau du site d'injection si les sites d'injection au sein d'une même région ne sont pas alternés.
- Réactions allergiques, réactions potentiellement allergiques, urticaire, rash, éruptions :
- Population pédiatrique :
- Depuis la mise sur le marché et lors des essais cliniques, la fréquence, le type et la sévérité des effets indésirables observés dans la population pédiatrique ne montrent pas de différences avec une plus grande expérience acquise dans la population générale.
- Autres populations particulières :
- Depuis la mise sur le marché et lors des essais cliniques, la fréquence, le type et la sévérité des effets indésirables observés chez les patients âgés et chez les patients atteints de troubles rénaux ou hépatiques ne montrent pas de différences avec une plus grande expérience acquise dans la population générale.
SURDOSAGE |
- Les épisodes d'hypoglycémie modérée peuvent être traités par administration orale de glucose ou de produits sucrés. On conseille donc aux patients diabétiques d'avoir toujours sur eux des produits sucrés.
- Les épisodes d'hypoglycémie sévère, avec perte de connaissance, peuvent être traités par administration intramusculaire ou sous-cutanée de glucagon (0,5 à 1 mg) par une personne formée à cet effet, ou par administration intraveineuse de glucose par le personnel médical. Si le patient ne répond pas au glucagon dans un délai de 10 à 15 minutes, du glucose devra être administré par voie intraveineuse. Dès que le patient a repris connaissance, une prise orale de glucides est recommandée afin de prévenir une rechute.
PHARMACODYNAMIE |
Classe pharmacothérapeutique : médicaments utilisés dans le diabète ; insulines et analogues pour injection, d'action lente (code ATC : A10AE05).
- Mécanisme d'action :
- L'insuline détémir est un analogue soluble de l'insuline d'action prolongée utilisé comme une insuline basale.
- L'effet hypoglycémiant de l'insuline détémir est dû à la liaison de l'insuline aux récepteurs des cellules musculaires et adipeuses facilitant ainsi l'assimilation du glucose et à l'inhibition simultanée de la production hépatique de glucose.
- Le profil d'action de l'insuline détémir dans le temps est statistiquement significativement moins variable et par conséquent plus prévisible que celui de l'insuline NPH (Neutral Protamine Hagedorn), comme le montrent les coefficients de variation (CV) intra-individuels des effets pharmacodynamiques total et maximal, présentés dans le tableau 1.
-
Tableau 1 : Variabilité intra-individuelle du profil d'action de l'insuline détémir et de l'insuline NPH : Critères d'évaluation pharmacodynamiques Insuline détémir
CV (%)Insuline NPH
CV (%)ASCVPG, 0-24h* 27 68 VPGmax** 23 46 -
*
ASC = aire sous la courbe.
-
**
VPG = vitesse de perfusion du glucose, valeur p < 0,001 pour toutes les comparaisons avec l'insuline détémir.
- L'action prolongée de l'insuline détémir résulte d'une forte association des molécules d'insuline détémir entre elles au niveau du site d'injection et de leur liaison à l'albumine par l'intermédiaire de la chaîne latérale de l'acide gras. L'insuline détémir se distribue plus lentement que l'insuline NPH dans les tissus cibles périphériques. Tous ces mécanismes de prolongation confèrent à l'insuline détémir un profil d'absorption et d'action plus reproductible que celui de l'insuline NPH.
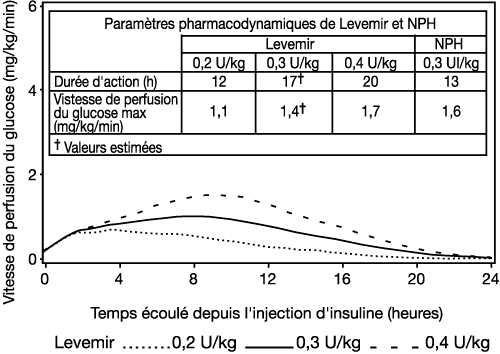 |
|
Figure 1 : Profils d'activité de Levemir chez les diabétiques de type 1 |
La durée d'action peut atteindre, selon la dose, 24 heures, laissant la possibilité d'une administration une ou deux fois par jour. Dans le cas d'une administration deux fois par jour, l'état d'équilibre sera atteint au bout de 2 ou 3 administrations. Pour des doses comprises entre 0,2 et 0,4 U/kg, Levemir exerce plus de 50 % de son effet maximum dès 3-4 heures et jusqu'à 14 heures environ après l'administration de la dose.
La réponse pharmacodynamique observée (effet maximum, durée d'action et effet général) après injection sous-cutanée est proportionnelle à la dose.
Des études cliniques à long terme ont montré que la variabilité quotidienne de la glycémie à jeun était plus faible au cours du traitement par Levemir qu'avec l'insuline NPH.
Des études chez des patients diabétiques de type 2 traités par une insuline basale en association à des antidiabétiques oraux ont démontré que le contrôle glycémique (HbA1c) obtenu avec Levemir est comparable à celui obtenu avec l'insuline NPH et l'insuline glargine, et associé à une moindre prise de poids ; voir tableau 2 ci-dessous. Dans l'étude versus insuline glargine, l'insuline détémir pouvait être administrée en une ou deux injections par jour alors que l'insuline glargine était administrée en une injection par jour, 55 % des patients traités par l'insuline détémir ont terminé l'étude de 52 semaines avec deux injections par jour.
| Durée de l'étude | Insuline détémir 1 fois par jour | Insuline détémir 2 fois par jour | Insuline NPH | Insuline glargine |
| 20 semaines | + 0,7 kg | + 1,6 kg | ||
| 26 semaines | + 1,2 kg | + 2,8 kg | ||
| 52 semaines | + 2,3 kg | + 3,7 kg | + 4,0 kg |
Dans les études en association avec les antidiabétiques oraux, le traitement par Levemir a montré une diminution de 61 à 65 % du risque d'hypoglycémies nocturnes mineures en comparaison à l'insuline NPH.
Des études de traitement à long terme chez des patients diabétiques de type 1 traités par un schéma de type basal/bolus montrent que la glycémie à jeun a été améliorée avec Levemir par rapport à l'insuline NPH, y compris chez les enfants et les adolescents de 6 à 17 ans. Le contrôle glycémique (HbA1c) obtenu avec Levemir est comparable à celui obtenu avec l'insuline NPH, avec une diminution du risque d'hypoglycémie nocturne sans prise de poids associée.
Dans les études cliniques utilisant un schéma de type basal/bolus, le taux global d'hypoglycémie observé avec Levemir était similaire à celui de l'insuline NPH. Les analyses des hypoglycémies nocturnes chez les patients diabétiques de type 1 ont montré un risque significativement inférieur d'hypoglycémie nocturne mineure (le patient étant capable de se traiter lui-même, et confirmée par une glycémie capillaire ne dépassant pas 2,8 mmol/l ou, pour la glycémie plasmatique, 3,1 mmol/l) par rapport à l'insuline NPH, alors qu'aucune différence n'a été observée dans le diabète de type 2. De plus, le risque global d'hypoglycémie nocturne chez les enfants et les adolescents diabétiques de type 1 âgés de 6 à 17 ans était significativement inférieur avec Levemir par rapport à l'insuline NPH.
Le développement d'anticorps a été observé avec l'utilisation de Levemir. Cependant, ceci n'a apparemment pas d'influence sur le contrôle glycémique.
PHARMACOCINÉTIQUE |
- Absorption :
- La concentration sérique maximum est atteinte entre 6 et 8 heures après l'administration.
- Lorsque la dose doit être administrée deux fois par jour, les concentrations sériques à l'équilibre sont atteintes au bout de 2 ou 3 administrations.
- La variabilité d'absorption intra-individuelle est plus faible avec Levemir qu'avec les autres insulines basales.
- La biodisponibilité absolue de l'insuline détémir administrée par voie sous-cutanée est d'environ 60 %.
- Distribution :
- Le volume de distribution apparent de l'insuline détémir (environ 0,1 l/kg) indique qu'une part importante de l'insuline détémir circule dans le sang.
- Les résultats d'études in vitro et in vivo de liaison aux protéines suggèrent qu'il n'existe pas d'interaction cliniquement significative entre l'insuline détémir et les acides gras ou avec d'autres médicaments se liant aux protéines.
- Biotransformation :
- La dégradation de l'insuline détémir est semblable à celle de l'insuline humaine ; tous les métabolites formés sont inactifs.
- Élimination :
- La demi-vie terminale après une administration sous-cutanée est déterminée par la vitesse d'absorption à partir du tissu sous-cutané. La demi-vie terminale est comprise entre 5 et 7 heures en fonction de la dose.
- Linéarité :
- Les concentrations sériques observées après injection sous-cutanée (concentration maximum, étendue de l'absorption) sont proportionnelles à la dose dans l'intervalle de doses thérapeutiques.
- Populations particulières :
-
- Sujet âgé (>= 65 ans) : aucune différence cliniquement significative de la pharmacocinétique de l'insuline détémir n'a été observée entre les sujets jeunes et âgés.
- Sujet atteint de troubles rénaux ou hépatiques : aucune différence cliniquement significative de la pharmacocinétique de l'insuline détémir n'a été observée entre les sujets atteints de troubles rénaux ou hépatiques et les sujets sains. La pharmacocinétique de l'insuline détémir n'ayant pas fait l'objet d'études à grande échelle dans ces populations, il est conseillé de surveiller étroitement la glycémie chez ce type de patients.
- Sexe : aucune différence cliniquement significative n'a été observée au niveau des propriétés pharmacocinétiques de l'insuline détémir entre les patients de sexe masculin et féminin.
- Sujet âgé (>= 65 ans) : aucune différence cliniquement significative de la pharmacocinétique de l'insuline détémir n'a été observée entre les sujets jeunes et âgés.
- Population pédiatrique :
- Les propriétés pharmacocinétiques de l'insuline détémir ont été étudiées chez des enfants (de 6 à 12 ans) et des adolescents (de 13 à 17 ans), puis comparées à celles d'adultes diabétiques de type 1. Aucune différence cliniquement significative des propriétés pharmacocinétiques n'a été mise en évidence.
SÉCURITE PRÉCLINIQUE |
Les données non cliniques issues des études conventionnelles de pharmacologie de sécurité, toxicologie en administration répétée, génotoxicité, et des fonctions de reproduction et de développement, n'ont pas révélé de risque particulier pour l'homme. Les données sur l'affinité pour les récepteurs et les tests de mitogénicité in vitro n'ont pas révélé de pouvoir mitogène plus important que l'insuline humaine.
INCOMPATIBILITÉS |
Certaines substances mélangées à Levemir peuvent entraîner une dégradation de l'insuline détémir, c'est le cas des médicaments contenant des thiols ou des sulfites. Levemir ne doit pas être ajouté aux solutés de perfusion.
Ce médicament ne doit pas être mélangé à d'autres médicaments.
MODALITÉS DE CONSERVATION |
- Durée de conservation :
- 30 mois.
A conserver au réfrigérateur (entre 2 °C et 8 °C). Maintenir à distance de l'élément de refroidissement.
Ne pas congeler.
Conserver la cartouche dans l'emballage extérieur, à l'abri de la lumière.
Conserver le capuchon sur le stylo FlexPen ou InnoLet, à l'abri de la lumière.
Après la première ouverture ou gardé sur soi en réserve : Ne pas mettre au réfrigérateur. A conserver pendant 6 semaines au maximum à une température ne dépassant pas 30 °C.
Levemir doit être conservé à l'abri de la chaleur excessive et de la lumière.
MODALITÉS MANIPULATION/ÉLIMINATION |
Les aiguilles et Levemir (Penfill, FlexPen ou InnoLet) ne doivent pas être partagés. La cartouche ne doit pas être reremplie.
Levemir ne doit pas être utilisé si la solution n'est pas limpide et incolore.
Levemir ne doit pas être utilisé s'il a été congelé.
Le patient sera averti du fait qu'il doit jeter l'aiguille après chaque injection.
PRESCRIPTION/DÉLIVRANCE/PRISE EN CHARGE |
| AMM | EU/1/04/278/002 ; CIP 3400936511811 (RCP rév 17.02.2011) cartouche Penfill. |
| EU/1/04/278/005 ; CIP 3400936511989 (RCP rév 17.02.2011) stylo FlexPen. | |
| EU/1/04/278/008 ; CIP 3400936512061 (RCP rév 17.02.2011) stylo InnoLet. |
| Prix : | 67.41 euros (5 cartouches ou stylos). |
| Remb Séc soc à 65 %. Collect. | |
Titulaire de l'AMM : Novo Nordisk A/S, Danemark.
Représentant local :
NOVO NORDISK
Coeur Défense
100, av du Général-de-Gaulle
92400 Courbevoie
Tél : 01 41 97 66 00. Fax : 01 41 97 66 01
Info médic et pharma :
Tél Vert : 08 00 80 30 70
Site web : http://www.novonordisk.fr
